Erste-Hilfe-Ecke Jeder kann helfen!
Grundsätze der Ersten Hilfe
Notwendigkeit zur Hilfeleistung
| Die ständig wachsenden Unfallgefahren im Haushalt, im Betrieb und im Straßenverkehr und wo sonst auch immer, machen es notwendig, dass möglichst viele Menschen in Erster Hilfe ausgebildet werden. Bei Unglücksfällen oder Not Hilfe zu leisten, ist zunächst eine sittliche Pflicht, denn wer bei einem Unfall erwartet, dass ihm schnell und sachgemäß von seinen Mitmenschen geholfen wird, sollte selbst in der Lage sein, anderen zu helfen |
 |
Die Hilfeleistung ist aber auch eine rechtliche Pflicht
 |
Aus §34 der Straßenverkehrsordnung: Nach einem Verkehrsunfall hat der Beteiligte sofort zu halten, sich über die Unfallfolgen zu vergewissern, den Verkehr zu sichern und den Verletzten zu helfen. §323c des Strafgesetzbuches: Wer bei Unglücksfällen oder gemeiner Gefahr oder Not nicht Hilfe leistet, obwohl dies erforderlich und ihm den Umständen nach zuzumuten, insbesondere ohne erhebliche eigene Gefahr oder ohne Verletzung anderer wichtiger Pflichten möglich ist, wird mit Freiheitsstrafe bis zu einem Jahr oder mit Geldstrafe bestraft. |
Erwartungen an den Ersthelfer
Der Ersthelfer soll...
- überlegen, welche Gefahr droht - zielstrebig handeln - den Verletzten vor zusätzlichen Schäden bewahren - lebensrettende Maßnahmen durchführen - eine Meldung veranlassen - Schmerzen durch sachgerechte Lagerung oder andere Maßnahmen lindern - den Verletzten betreuen, trösten und Zuversicht ausstrahlen |
 |
 |
Der Ersthelfer soll nicht...
- Maßnahmen durchführen, die Ärzten und Rettungsdienst vorbehalten sind - über die Erste Hilfe hinaus, den Verletzten behandeln |
Die Rettungskette
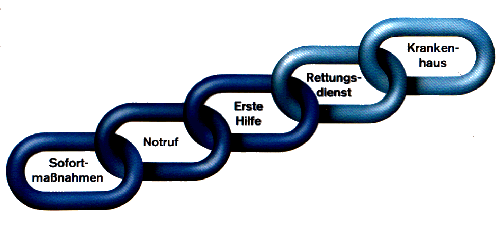
Die Reihenfolge der Hilfeleistungen können als die Glieder einer Kette angesehen werden.
Jede Kette ist nur so stark, wie ihr schwächstes Glied, darum gilt es, die ersten drei Glieder, die in die Verantwortung des Ersthelfers fallen, so stark wie möglich zu machen. Die Hilfsorganisationen und die Krankenhäuser arbeiten ständig daran, dass die letzten beiden Glieder auf der Welt ihresgleichen suchen!
Was ist ein Notfall?
Bevor man einem Menschen im Notfall versucht beizustehen, muß man sich darüber klar werden, was ein Notfall eigentlich ist.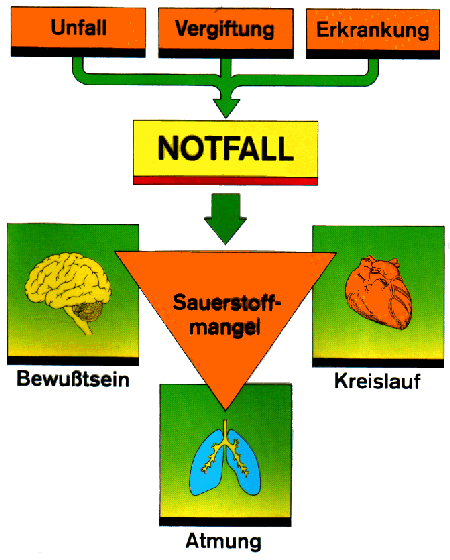
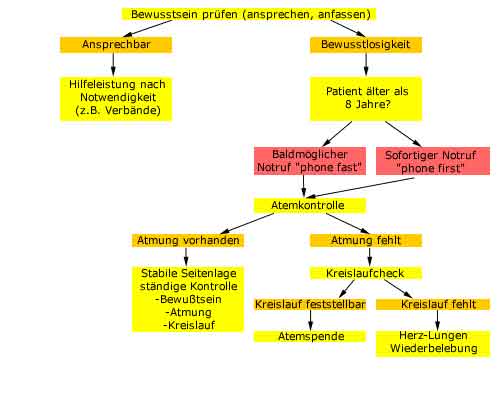
Schema für das Auffinden einer Person
Die Durchführung der Maßnahmen der Ersten Hilfe, durch den Ersthelfer, laufen immer nach gleichem, unten stehenden Schema ab.Dies ist eine verweissensitive Grafik, durch klicken auf die gelben oder roten Kästchen erhalten Sie nähere Informationen zum Inhalt.
Der korrekte Notruf
Für einen Verletzten, kann ein qualifizierter Notruf, das Leben bedeuten. Deshalb ist es wichtig, daß hier so wenig Fehler, wie möglich, gemacht werden.Die Rettungsleitstellen disponieren den Rettungsdienst, zunächst aufgrund der eingegangenen Notrufe. Durch möglichst genaue Beschreibung, der Verletzungen/Krankheiten kann der Disponent, welcher den Notruf entgegen nimmt, entscheiden, welche Rettungsmittel zum gemeldeten Einsatz geschickt werden. Ist ein Notarzt nötig? Muß gar ein Rettungshubschrauber geschickt werden? Reicht ein Rettungswagen? Müssen, aufgrund der Schadenslage, gar noch weitere Kräfte alarmiert werden(Feuerwehr, THW)? All diese Fragen, beantwortet sich die Rettungsleitstelle zunächst aus einem einfachen Anruf. Dabei sollten, für den Ersthelfer, Melder die fünf W´s im Mittelpunkt stehen.
-
- Wo geschah es?
- Was geschah?
- Wieviele Verletzte?
- Welche Arten von Verletzungen?
- Warten auf Rückfragen!
Meldemittel
Es gibt viele Möglichkeiten einen Notruf abzusetzen.- Telefon
Das einfachste, schnellste und am weitesten verbreitete Meldemittel ist das Telefon. Hier sollten Sie allerdings die Notrufnummer immer im Kopf haben! Leider gibt es in der Bundesrepublik keine einheitliche Notrufnummer. In Bayern ist seit kurzem die Rufnummer 19 222 landesweit ohne Vorwahl erreichbar, in anderen Bundesländern gilt die 112 oder ebenfalls die 19 222. Informieren sie sich, welche Nummer in ihrem Bundesland gilt! In öffentlichen Telefonzellen sind die Notrufnummern gebührenfrei erreichbar! Denken sie an die vielen Handy´s, die seit einiger Zeit auf dem Markt sind, auch bei ihnen können die Notrufnummern gebührenfrei gerufen werden.
- Funk
In den meisten öffentlichen Verkehrsmittel und auch in allen Taxen sind Funkgeräte installiert, über die Notrufe abgesetzt werden können.
- Notrufsäulen
Auf der Autobahn und vielen anderen Überlandstraßen stehen in regelmäßigen Abständen Notrufsäulen, die direkt mit der Rettungsleitstelle verbunden sind. Die Richtung der nächsten Säule können sie einem kleinen Pfeil auf den Leitpfosten entnehmen.

Absichern der Unfallstelle
 |
 |
 |
-
- Schalten sie ihr Fahrtlicht und ihre Warnblinkanlage ein.
- Laufen sie dem in gleicher Richtung fließenden Verkehr auf dem äußersten rechten Fahrbahnrand entgegen.
- Fordern sie beim Entgegenlaufen den laufenden Verkehr durch Auf- und Abwärtsbewegungen mit ihrem Arm zum Langsamfahren auf. In der Dunkelheit benutzen sie hierfür, falls vorhanden, eine Taschenlampe.
- Bitten sie weitere Verkehrsteilnehmer um Hilfe
- Stellen sie ihr Warndreieck in ausreichender Entfernung ca. 70 cm vom Fahrbahnrand auf die rechte Spur der Fahrbahn. Einige PKW Fahrer besitzen blinkende Warnlampen, LKW´s sind verpflichtet solche mit sich zu führen, stellen sie diese zusätzlich zum Warndreieck auf.
- Sichern sie nötigenfalls die Unfallstelle in entgegengesetzter Fahrtrichtung genauso.
- Warndreiecke und Warnleuchten gehören vor eine eventuelle Kurve oder Bergkuppe.
In der Dunkelheit kann das Fahrtlicht des eigenen Wagens die Unfallstelle ausleuchten. LKW´s müssen reflektierende Warnwesten mit sich führen, benutzen sie sie.
Rettung aus dem Kfz
 |
 |
 |
| - Öffnen sie die Türe - Beugen sie den Oberkörper der verletzten Person über das Lenkrad oder Armaturenbrett. - Umgreifen sie den Sitzenden in Sitzflächenhöhe von hinten - Packen sie seine Kleidung in Hüfthöhe an der ihnen abgewandten Seite des Verletzten. - Ziehen sie den Verletzten mit einer kräftigen Bewegung zu sich heran |
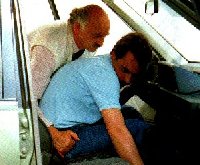 |
| - Stehen sie auf. - Greifen sie mit beiden Händen von hinten unter den Achseln des Verletzten durch und greifen sich einen Unterarm den sie waagerecht über den Brustkorb des Verletzten legen. Greifen sie den Unterarm von oben und legen sie dabei nicht ihre Daumen zwischen den Brustkorb und den Unterarm des Verletzten. - Richten sie sich im Kreuz auf und entfernen sich, mit dem Verletzten, rückwärts vom Fahrzeug. Es ist vorteilhaft, wenn dabei ein zweiter Helfer die Füße des Verletzten aus dem Wagen hebt. |
 |
Gefährliche Güter

Viele LKW´s auf unseren Straßen transportieren gefährliche Güter, bei einem Notruf ist dies für die Rettungsmaßnahmen ein entscheidender Faktor.

Falls sie zu einem Unfall mit einem solchen Gefahrguttransporter kommen oder selbst verwickelt sind, halten sie sich von solchen Stoffen fern. Es gibt Stoffe die giftige Gase absondern, deren Einatmen bis zum Tod führen kann. Selbst für Spezialisten ist es schwierig festzustellen, um welchen Stoff und welche Gefahren gegeben sind.


Gefahrguttransporter sind mit orangen Warntafeln versehen, melden sie die Zahlenreihen bei ihrem Notruf der Leitstelle.
Lebensrettender Handgriff

Stellen sie als Ersthelfer bei einem Verletzten einen Atemstillstand fest, so muß ihre erste Aktion der lebensrettende Handgriff sein.

MARKE:
Ohne Atmung => Kein Sauerstoff
Ohne Sauerstoff => Keine Hirntätigkeit
Ohne Hirntätigkeit => Kein LEBEN


- Der Verletzte befindet sich in Rückenlage
- Knien sie sich seitlich neben den Kopf des Verletzten
- Legen sie eine Hand an den Stirnansatz und die andere Hand an das Kinn des Verletzten.
- Die Hand am Kinn drückt die Unterlippe gegen die Oberlippe und verschließt auf diese Weise den Mund des Verletzten.
- Beide Hände wenden den Kopf stark nackenwärts und halten in so
Durch diese Maßnahme werden Unterkiefer und Zungengrund angehoben und nach vorne geschoben, sie geben die Atemwege wieder frei. In vielen Fällen bewirkt schon dieser Griff ein wiedereinsetzten einer regelrechten Atmung. Wieder in Gang gekommene Atmung ist sicht- und hörbar! Sollte die Atmung nicht in Gang kommen, so ist nach dem Schema des Auffindens einer Person weiter zu verfahren.
Atmung
Funktion der Atmung
Unter Atmung versteht man den Transport von Sauerstoff zu den Körperzellen und den Abtransport von Kohlendioxid, sowie die Verbrennungsvorgänge, die mit Hilfe des Sauerstoffs in den Zellen ablaufen. Die Atemluft besteht, im Groben, aus folgenden Bestandteilen:
| Bestandteil | Anteil in Einatemluft | Anteil in Ausatemluft |
| Stickstoff | 78% | 78% |
| Edelgase | 1% | 1% |
| Sauerstoff | 21% | ca. 17% |
| Kohlendioxid | 0% | 4% |
Bei genauer Analyse dieser Tabelle stellt man fest, daß es keineswegs notwendig ist, bei einer Atemspende Frischluft in den Betroffenen zu blasen. Denn in der Ausatemluft befindet sich mit einem Anteil von 17%, noch ausreichend Sauerstoff für den Betroffenen. Dies hat zur Folge, daß der Atemspender ganz normal weiteratmen kann.
Als Normalwerte für Atemzüge pro Minute; gelten für die genannten Personengruppen im Ruhezustand:
| Personengruppe | Atemzüge |
| Säugling | 40/Min. |
| Kleinkind | 30/Min. |
| Kind | 25/Min. |
| Jugendliche | 20/Min. |
| Erwachsene | 16-18/Min. |
Der Atemrhythmus wird durch den Sauerstoffbedarf bestimmt, d.h. bei Anstrengung wird schneller geatmet. Erwachsene atmen zwar langsamer als Kinder, jedoch atmen sie pro Atemzug ein größeres Volumen (Erwachsene 500-1200ml; Säuglinge 15-20ml). Richtiges dosieren des Atemvolumens lernen sie im praktischen Unterricht eines Erste Hilfe Kurses.
Feststellen der Atmung


Bei bewußtlosen Personen ist sofort die Atmung zu kontrollieren, da Bewußtlosigkeit oftmals mit Atemstillstand einhergeht.

Atemstillstand führt zu Sauerstoffmangel, Sauerstoffmangel führt zu Hirnschäden, schwere Hirnschäden führen unweigerlich zum Tod. Deshalb ist schnelles, zielstrebiges Arbeiten für den Ersthelfer oberstes Gebot.

Folgendes Vorgehen ist dabei zweckmäßig:
- Machen sie die Atemwege frei, verwenden sie hierfür zunächst den lebensrettenden Handgriff und kontrollieren sie dann den Mund- und Rachenraum nach Fremdkörpern, die sie gegebenfalls entfernen.
- Öffnen sie jetzt den Mund leicht und legen ihren Kopf mit der Wange über Mund und Nase des Betroffenen.
- Zusätzlich können sie noch ihre Hand in die Magengrube des Betroffenen legen.
- Wenn sie weder mit ihrer Hand Atembewegungen fühlen, noch mit ihrem Ohr Atemgeräusche hören, noch mit den Augen Atembewegungen sehen, liegt eindeutig ein Atemstillstand vor.
- Das weitere Vorgehen richtet sich nach dem Schema Auffinden einer Person
Atemspende bei Jugendlichen und Erwachsenen

Wenn bei einem Verunglückten ein Atemstillstand festgestellt wird ist unverzüglich mit der Atemspende zu beginnen.

Ein Atemstillstand geht oft mit Kreislaufstillstand einher, deshalb ist der Kreislauf des Betroffenen ständig zu kontrollieren.

Es gibt zwei Formen der Atemspende ohne Hilfsmittel, die Mund-zu-Nase- und die Mund-zu-Mund-Beatmung. Bei der Mund-zu-Mund-Beatmung kann Luft über die Speiseröhre in den Magen gelangen. Dieses kann plötzliches Erbrechen mit nachfolgender Erstickungsgefahr auslösen. Deshalb ist die Mund-zu-Nase-Beatmung der Mund-zu-Mund-Beatmung in der Regel vorzuziehen.

Mund-zu-Nase-Beatmung
Der Kopf des Betroffenen ist nach dem lebensrettenden Handgriff noch überstreckt und die Atemwege wurden, soweit sichtbar, kontrolliert, dabei etwaige Fremdkörper aus Mund- und Rachenraum entfernt. Mit dem Daumen, der Hand die den Kopf am Unterkiefer hält, ist die Unterlippe des Betroffenen gegen die Oberlippe zu pressen, damit der Mund geschlossen ist. Selbst Luft einatmen und den weit geöffneten Mund dem Verletzten um die Nase herum fest aufsetzen, damit keine Luft entweichen kann. Die eingeatmete Luft vorsichtig in die Atemwege einblasen.Nach jeder Beatmung wendet der Helfer seinen Kopf zur Seite, so kann er einerseits Frischluft für die nächste Beatmung einatmen und kann andererseits den Betroffenen genau beobachten, sind Atembewegungen zu sehen?, wird eingeblasene Luft ausgeatmet?
Bei der Beatmung die normalen Frequenzen für den Betroffenen genau einhalten. Besteht der Eindruck, daß die Luft nicht in die Lunge gelangt, sind oft die Atemwege nicht frei. Es ist dann der Mund-Rachenraum nochmals nach Fremdkörpern zu kontrollieren. Manchmal ist auch der Hals nicht weit genug überstreckt, und eine Korrektur -nochmaliges Überstrecken des Halses- führt zum Erfolg.
Ist die Nase verletzt oder bei der Beatmung nicht durchlässig, muß ausnahmsweise mit der Mund-zu-Mund-Beatmung weiter gemacht werden.
Mund-zu-Mund-Beatmung
Der Hals des Betroffenen bleibt überstreckt. Mit Daumen und Zeigefinger der auf der Stirn liegenden Hand wir die Nase verschlossen. Der Mund des Betroffenen wird leicht geöffnet. Der eigene Mund wird nach dem Einatmen fest über den Mund des Betroffenen gelegt und dann vorsichtigt beatmet. Ansonsten gibt es zwischen Mund-zu-Mund und Mund-zu-Nase-Technik keine Unterschiede.
Die Beatmung von Kleinkindern und Säuglingen erfordert eine andere Technik. Beachten Sie bitte, ohne die praktische Übung dieser Beatmungstechniken, sind diese Hinweise wertlos, sie MÜSSEN diese lebensrettenden Maßnahmen selbst an Phantomen unter fachkundiger Anleitung geübt haben. Auch die Sanitäter üben diese Techniken mindestens 1 mal pro Jahr.
Atemspende bei Kindern und Säuglingen

Bei Kleinkindern und Säuglingen ist bei der Atemspende anders vorzugehen, als bei Jugendlichen und Erwachsenen. Sie haben ein kleineres Lungenvolumen, dafür jedoch eine wesentlich größere Atemfrequenz

Säuglinge Bei Säuglingen wird der Hals nur leicht überstreckt, die Nase bildet den höchsten Punkt des Körpers. Dies kann man erreichen, indem man unter die Schulterblätter des Kleinen ein Buch oder einige Windeln legt. Der Helfer setzt den Mund auf Nase und Mund des Kindes und beatmet vorsichtig mit einer Frequenz von ca. 40 Zügen pro Minute. Das Lungenvolumen ist wesentlicher geringer als das eines Erwachsenen. Daher ist das Beatmungsvolumen dem Lungenvolumen des Säuglings anzupassen, meist reicht schon die Luft die sich im Mund- und Rachenraum des Helfers befindet.
Kleinkinder
Kleinkinder werde mit einer Frequenz von ca 30 Atemzügen pro Minute beatmet. Das Atemvolumen wird entsprechend angepasst. Die Technik der Atemspende entspricht der Beatmung eines Erwachsenen.

Achtung!
Auch hier gilt: Üben sie diese Maßnahme in einem Erste Hilfe Kurs selbst an Phantomen, nur so können Sie ein Gefühl für diese Technik bekommen.
Es gibt auch spezielle Kurse in Erster Hilfe am Kind, die Hilfsorganisationen sagen Ihnen wo und wann.
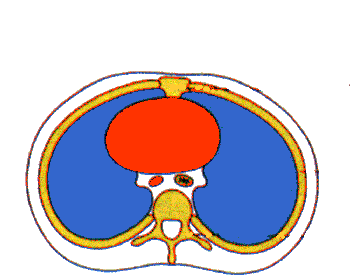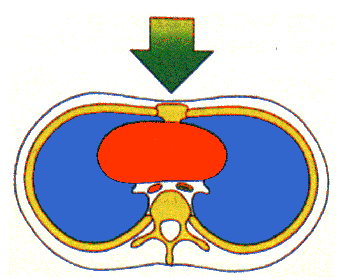
Atemnot

Atemnot bedeutet, der Betroffene atmet zwar weitgehend ausreichend, er ist daher in der Regel auch bei Bewußtsein, aber die Atmung ist sehr anstrengend, oft unter Einsatz der Atemhilfsmuskulatur (z.B. halbsitzend mit nach hinten aufgestützten Armen und hochziehen des Schultergürtels). Der Betroffene ist unruhig und hat Angst. Man hört Atemnebengeräusche wie Pfeifen, Schlürfen oder Röcheln. Ursachenbedingt können Schmerzen beim Atmen auftreten. Ist die Lunge verletzt, kann der Betroffene u.U. helles schaumiges Blut aushusten und man beobachtet eine deutliche Verstärkung vorhandener Schockanzeichen.

Die Gefahr besteht in einer Verschlechterung des Zustandes bis hin zum Atemstillstand, sowie eine verstärkte Neigung zum Schock.

Grundsätzlich lagert man den Betroffenen nach dessen Wunsch. Bei drohender Gefahr kann man ihn wie im Bild gezeigt umlagern.
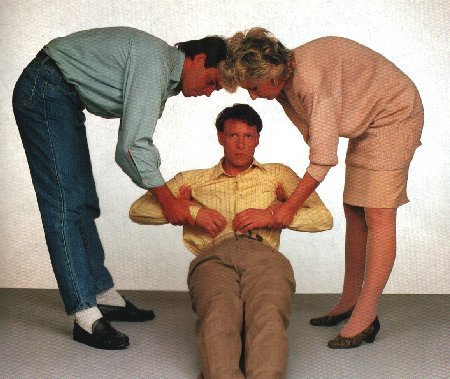
Natürlich ist ein geeigneter Notruf abzusetzen. Der Betroffene sollte sich hinsetzen, sich dabei mit den Armen nach hinten abstützen, und sich an einem geeignetem Gegenstand anlehnen. Bei offenen Brustkorbverletzungen, sind diese sofort mit sterilem Material abzudecken.
Besondere Verletzungen
Fremdkörper in Luft-/Speiseröhre

Fremdkörper in der Luftröhre
In die Luftröhre geratene Fremdkörper bewirken beim Betroffenen starken Hustenreiz und, falls der Fremdkörper festsitzt, ein ziehendes und pfeifendes Atemgeräusch.
Fremdkörper in der Speiseröhre
Falls der Fremdkörper in der Speiseröhre sitzt, bewirkt er Schluckbeschwerden und Schmerzen.

In beiden Fällen droht dem Betroffen der Tod durch Ersticken, deshalb muß der Fremdkörper umgehend entfernt werden.
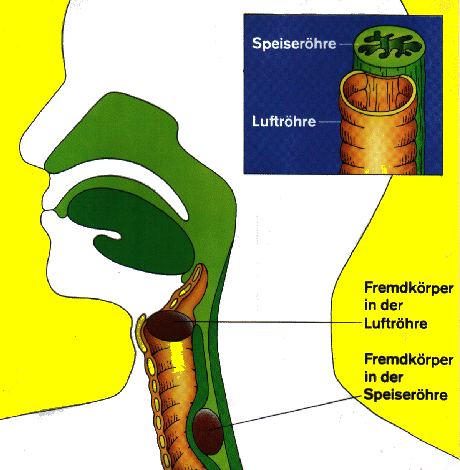

Fremdkörper in der Luftröhre
Bei hängenden Oberkörper kräftige Schläge zwischen die Schulterblätter zur Auslösung von Hustenstößen, die den Fremdkörper wieder herausbefördern.
Fremdkörper in der Speiseröhre
Den Betroffenen zum Würgen und Erbrechen reizen, damit der Fremdkörper wieder nach oben befördert wird.
In beiden Fällen gilt, bei Erfolglosigkeit: Notruf
Nach Möglichkeit ein Doppel des Fremdkörpers für das Krankenhaus mitgeben, falls bekannt ist, was verschluckt wurde. (z. B. Teil vom Spielzeug)
Übersicht Vergiftungen
Es gibt eine Vielzahl von Stoffen die den Menschen infolge einer Vergiftung schädigen können. Sie gelangen auf verschiedenen Aufnahmewegen in den Körper. Es gibt Anzeichen, Gefahren und Maßnahmen die für alle Arten von Vergiftungen gelten, andere beziehen sich speziell auf die Art des Giftes.Dies ist eine verweissensitive Grafik, bei der sie über den jeweils genannten Bereich weitere Informationen bekommen.
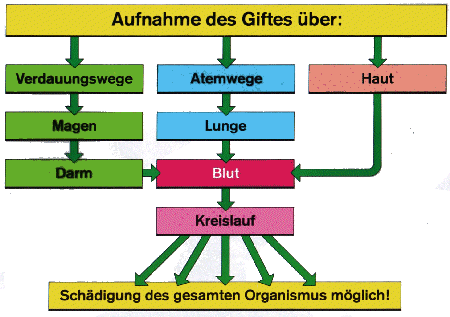
Vergiftungen allgemein

Übelkeit, Erbrechen, Durchfall - Plötzlich auftretende, krampfartige Schmerzen im Bauch - Kopfschmerzen, Schwindelgefühl - Bewußtseinseintrübung bis zur Bewußtlosigkeit - Atemstörungen bis zum Atemstillstand - Beschleunigung oder Verlangsamung des Pulses - Erregungszustände - Auffinden von entsprechenden Behältnissen (Medikamentenpackungen, Giftreste) - Hinweise von Augenzeugen

Schock - Bewußtlosigkeit - Atemstillstand - Kreislaufstillstand - Spätschäden z.B. Hirn- , Leber-, Nierenschäden

- Ständig Puls und Atmung kontrollieren; Schema Auffinden einer Person beachten
- Bei Schock - Schockbekämpfung
- Notruf
- zusätzlich Informationszentrale für Vergiftungen anrufen
- Giftreste, Behältnisse, Verpackungen, Erbrochenes und evtl. abgegangenen Stuhl und Urin mit in Krankenhaus geben
- Beim Erbrechen behilflich sein, nicht das Erbrechen herbeiführen
Vergiftungen über den Magen-/Darmtrakt
Neben den allgemeinen Hinweisen für Vergiftungen gilt bei den genannten Giftstoffen das Folgende. Die Erkennungsmerkmale können, müssen jedoch nicht, zusätzlich auftreten.
| Haushalts- und Industriechemikalien | Schaumbildung durch Wasch- und Reinigungsmittel - Rauschzustände - Verätzungen im Mundbereich mit starken Schmerzen und Schluckbeschwerden |
| Pflanzen, Beeren und Pilze | Oft erst nach mehreren Stunden (bis zu 24 Std.) Verwirrtheit - Krämpfe - Starker Brechdurchfall - Gesichtsröte - Rauschzustände |
| Pflanzschutz- und Schädlingsbekämpfungsmittel | Vermehrter Speichelfluß - Schaum vor dem Mund (häufig blau gefärbt) - Krämpfe, Lähmungen |
| Verdorbene Lebensmittel | Brechdurchfall |
| Rauschmittel | Achtung: Festgestellter Alkoholgeruch darf grundsätzlich nicht zur Feststellung führen, daß es sich "nur" um einen Betrunkenen handelt, auch hier muß nach Verletzungen geforscht und an akute Erkrankungen gedacht werden |

| Haushalts- und Industriechemilalien | Durchbruch von Speiseröhre und Magden nach Verätzung - Ersticken durch rasches Anschwellen der oberen Atemwege infolge Verätzung |
| Pflanzschutz- und Schädlingsbekempfungsmittel | Eigengefährdung des Ersthelfers durch Kontaktgift |
| Verdorbene Lebensmittel | Flüssigkeitsverlust (Dehydrierung) durch Brechdurchfall, besonders bei Kindern. |

| Haushalts- und Industriechemilalien | Niemals zum Erbrechen bringen - Reichlich Flüssigkeit, z.B. Leitungswasser oder Tee in kleinen Schlucken, trinken lassen |
| Pflanzschutz- und Schädlingsbekempfungsmittel | Achtung bei Atemstillstand, Beatmung nur mit Geräten durch Fachpersonal |
| Verdorbene Lebensmittel | Bei Erregungszuständen beruhigenden Einfluß nehmen. |
Hier gilt allerdings, Ihre Möglichkeiten sind stark begrenzt, führen Sie den Patienten so schnell als möglich Rettungsdienst oder Krankenhaus zu.
Vergiftungen über Haut und Atemwege
Neben den allgemeinen Hinweisen für Vergiftungen gilt bei den genannten Giftstoffen das Folgende. Die Erkennungsmerkmale können, müssen jedoch nicht, zusätzlich auftreten.| Kohlenmonoxid | Kohlenmonoxid ist enthalten in den Auspuffgasen von Motoren und in Rauch; es entsteht auch durch ungenügende Verbrennung bei schlecht ziehenden Öfen. Kohlenmonoxid ist geruchlos und leichter als Luft! Kohlenmonxid-Luftgemische sind hochexplosiv. Kohlenmonoxid wirkt in geschlossenen Räumen lebensgefährlich, da hier rasch kritische Konzentrationen entstehen können. Kohlenmonoxid verbindet sich mit den roten Blutkörperchen und blockiert so die Sauerstoffaufnahme. |
| Kohlendioxid | Kohlendioxid (CO2) tritt auf in Klärgruben, Gärkellern, Futtersilos und Brunnenschächten. Kohlendioxid ist vom Geruch her kaum wahrnehmbar und nicht explosiv. Kohlendioxid ist schwerer als Luft und bildet - wenn es sich in Räumen sammelt - einen unsichtbaren "See". |
| Reizstoffe | Reizstoffe sind Stoffe, die auf die Schleimhäute der Atemwege, auf die Augen und die Haut reizend, bzw. ätzend wirken. Z.B. Chlorgas, Lackdämpfe, Verdünnungsmittel, Spezialkleber. |

| Kohlenmonoxid | Vorfinden des Verunglückten in einem geschlossen Raum - Krämpfe - Personen mit Suizidabsicht |
| Kohlendioxid | Benommenheit wenn ein Mensch in Mischzone gerät - Blaue Lippen - Ersticken in einer Zeit von 3 bis höchstens 5 Minuten nach dem Eintauchen in den Kohlendioxidsee - Mitunter Krämpfe |
| Reizstoffe | Reizhusten mit zunehmender Atemnot - Augenschmerzen evtl. Rötung und Tränenfluß - Rötung und Schmerzen auf der Haut. |

| Kohlenmonoxid | Tod durch Sauerstoffmangel - Verletzungen oder Tod durch Explosionen - Eigengefährdung des Helfers bei unsachgemäßen Rettungsversuchen. |
| Kohlendioxid | Tod durch Ersticken |
| Reizstoffe | Oberflächliche aber nachhaltige Störung der Atemfunktion durch Reizhusten - Tod durch Sauerstoffmangel bei Verbleib in der Gefahrenzone - U.U. erst nach Stunden Atembeschwerden - Möglicherweise noch nach Stunden Tod durch zunehmende Atemstörung |

| Kohlenmonoxid | 1. Schutzverhalten: - Atem anhalten - Sofort für Frischluft sorgen - Wegen der Explosionsgefahr kein offenes Feuer oder einschalten elektrischer Geräte, auch kein Telefon! 2. Rettung: - Ein zweiter Helfer übernimmt die Sicherung - In Frischluft einatmen - Wenn möglich Gasquelle schließen - Den Vergifteten an die frische Luft retten, z. B. mit dem Rautek Rettungsgriff 3. Erste Hilfe - Bei Atemstillstand: Atemspende - Seitenlagerung wegen bestehender Brechneigung - Notruf |
| Kohlendioxid | 1. Schutzverhalten Keine eigenen Rettungsversuche, per Notruf die Feuerwehr alarmieren. 2. Rettung Nur durch Fachpersonal mit Atemschutz. 3. Erste Hilfe - Bei Atemstillstand: Atemspende - Seitenlagerung wegen bestehender Brechneigung - Noruf |
| Reizstoffe | - Retten aus dem Gefahrenbereich in die frische Luft. - Notruf - benetzte Kleidung entfernen, am besten komplett entkleiden, jedoch Körperwärme durch Decken etc. erhalten - Absolute Ruhe, auch noch nach wiedergekehrtem Wohlbefinden - Bei Augenreizung, langanhaltendes Spülen der Augen mit fließendem Wasser, solange wie möglich |
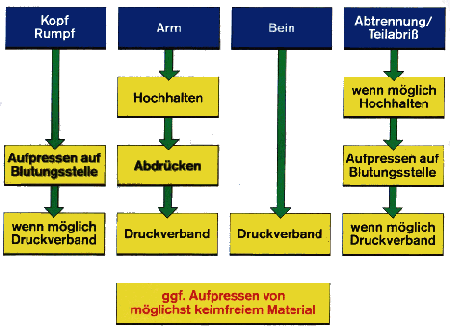
Amputationsverletzungen
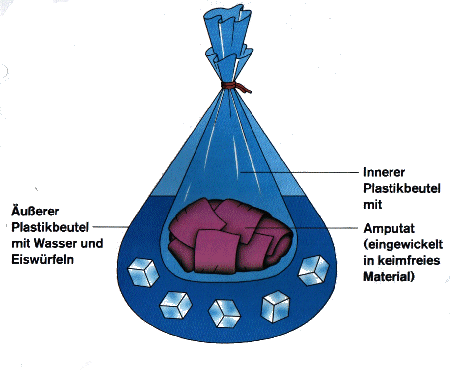
Von Amputationsverletzungen spricht man immer, wenn dem Betroffenen durch Gewalteinwirkung ein Körperteil abgetrennt wurde. Da diese abgetrennten Körperteile (Amputate) heute häufig durch chirurgische Operationen wieder angenäht (replantiert) werden können, ist es notwendig diese sicher zu stellen.
Bei einer Abtrennung (Amputation) ist zunächst die Wunde zu versorgen, z.B. mit einem Druckverband, danach sind die Maßnahmen zur Schockbekämpfung notwendig. Erst dann wird sich um das Amputat gekümmert:
- Amputat auf keinen Fall säubern oder mit Wasser in Berührung bringen.
- Amputat in ein steriles, zumindest jedoch sauberes, Tuch wickeln und in eine Plastiktüte geben
- Der Plastikbeutel mit dem Amputat wird dann in einen zweiten Beutel der zur Kühlung mit Wasser und Eis gefüllt ist gehängt und mit dem Patienten in die Klinik gegeben
Bewußtsein
Kontrolle des
Bewußtseins

Wenn sie im Falle
eines Unglücksfalles auf einen Verletzten treffen, sollten sie sich zunächst
einen Überblick über seine Bewußtseinslage verschaffen.

Höchste
Aufmerksamkeit verlangt das Auffinden einer bewußtlosen Person. Die Gründe für
eine Bewußtlosigkeit sind vielfältig und sollen hier nicht erläutert werden.

Sprechen sie
den Betroffenen zunächst an!
Nicht
ansprechbar
Rütteln sie am Betroffenen!
Nicht
erweckbar
Fügen sie dem Betroffenen leichten Schmerz zu, z.B. durch zwicken in
den Arm.
Reagiert
nicht auf Schmerzreiz
Diese
Kontrollen zeigen eindeutig, der Betroffene ist bewußtlos!
Verfahren sie nun weiter, wie im Schema Auffinden einer Person gezeigt wird.
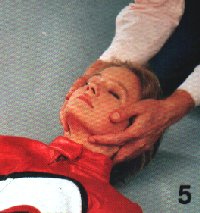
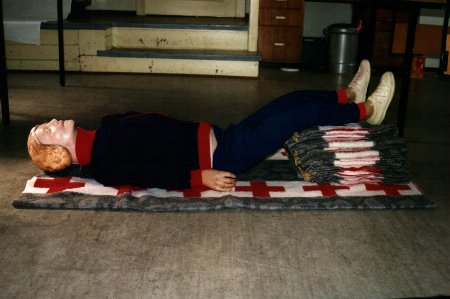
Stabile Seitenlage

Bewußtlose Personen, bei denen Atmung festgestellt werden konnte,
sind unverzüglich
in die stabile Seitenlage zu bringen. Dabei spielt es für sie als Ersthelfer
keine Rolle, welche anderen Verletzungen der Betroffene sonst noch hat. Auch
der Verdacht einer Fraktur der Wirbelsäule muß von ihnen ignoriert werden, die
stabile Seitenlage ist ihre Maßnahme, die sofort umgesetzt werden muß!

Bewußtlose
Personen neigen zum Erbrechen, wenn der Betroffene sich nicht in der stabilen
Seitenlage befindet, besteht die Gefahr, daß er sein Erbrochenes aspiriert
(=anatmet) und dabei erstickt. Nachdem sich der Betroffene in der stabilen
Seitenlage befindet, besser noch während sie ihn in diese verbringen, ist
sofort ein Notruf abzusetzen, bei dem ausdrücklich auf die
bewußtlose Person hingewiesen wird.

|
|
|
|
·
Stellen sie sich neben den Betroffenen
·
Heben sie den Rumpf des Betroffenen an der
Hüfte etwas an und schieben sie den ihnen nahen Arm unter seinen Körper
·
Stellen sie den Fuß des nahen Beines an das
Gesäß
·
Legen sie den fernen Arm über die Brust des
Betroffenen
·
Fassen sie den Betroffenen an der entfernten
Schulter und Hüfte
·
Ziehen sie ihn nun behutsam zu sich herüber
·
Ziehen sie den unter dem Körper liegenden
Arm, am Ellebogen etwas nach hinten heraus.
·
Überstrecken sie den Hals und wenden das
Gesicht zum Boden.
·
Schieben sie die Finger des oben liegenden
Armes unter die Wange
In dieser
Stellung ist ständig Atmung und Kreislauf zu kontrollieren. Bei Ausfall der
Atmung ist weiter nach dem Schema Auffinden einer Person weiter vor zu gehen.
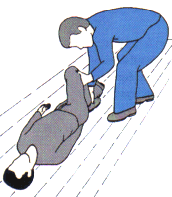
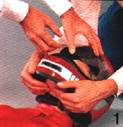
Abnehmen des
Helmes

Bewußtlosen Motorradfahrern ist bevor
sie in die stabile Seitenlage gebracht werden, unter allen Umständen der
Schutzhelm abzunehmen.

Unter dem Helm
droht für den Verletzten ein erhöhtes Erstickungsrisiko.

|
Das Abnehmen des Helmes sollte möglichst
nur von zwei
Helfern durchgeführt werden. Ein Helfer stellt sich über den Kopf des
Verletzten, der Andere beugt sich über die Brust des Verletzten. |
|
|
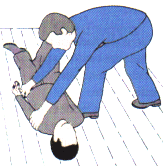
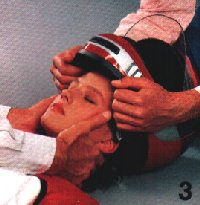
Während der ganzen Prozedur des
Helmabnehmens und dem anschließenden verbringen in die stabile Seitenlage, ist der Kopf des Motorradfahrers leicht
auf Zug (Extension) zu halten. |
|
|
Der Helfer über der Brust, greift nun von
unten um die Unterkiefer des Verletzten, so daß sich seine Finger hinten fast
berühren und hält den Kopf auf Extension. Der zweite Helfer streift nun den
Helm vorsichtig über den Kopf des Verletzten. |
|
|
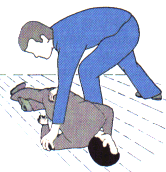
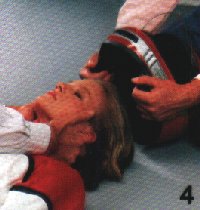
Der Kopf des Verletzten wird weiterhin auf
leichter Extension gehalten, um einer Verschlimmerung eventueller
Halswirbelverletzungen vorzubeugen, der Verletzte ist umgehend in die stabile Seitenlage zu bringen. |
|
|
Ansonsten gilt weiterhin das Schema Auffinden einer
Person. |
|
Gehirnerschütterung

Durch äußere
Gewalteinwirkung auf den Kopf kann es zu Bewußtlosigkeit kommen, deren Dauer und Tiefe vom jeweiligen
Schädigungsgrad abhängt. Eine häufige Folge solcher Gewalteinwirkungen ist die
Gehirnerschütterung.
Charakteristisch für eine Gehirnerschütterung ist eine kurzzeitige Bewußtlosigkeit,
bei der der Betroffene meist selbst wieder das Bewußtsein erlangt. Oft klagen
die Betroffenen über Kopfschmerzen, haben an das Unfallgeschehen und die Zeit
kurz davor Erinnerungslücken. Eventuell wird über Übelkeit mit Brechreiz
geklagt oder es kommt gar zum Erbrechen.

Auch wenn der
Betroffene scheinbar wieder Wohlbefinden erreicht, drohen ihm durch die
erlittene Hirnschädigung vier Gefahren:
·
Hirndruck
·
erneute Bewußtlosigkeit
·
Aspiration
·
Atemstillstand

Der Verdacht
einer Gehirnerschütterung rechtfertigt in jedem Fall einen sofortigen Notruf. In jedem Fall soll der
Betroffene liegen bleiben. Die Entscheidung, ob er aufstehen kann, kann nur von
einem Arzt getroffen werden. Diese Entscheidung kann am Unfallort oder im
Krankenhaus erfolgen.
Schädelverletzungen
Neben der Gehirnerschütterung kann es durch äußere Gewalteinwirkung noch zu
einer Reihe von anderen Schädelverletzungen kommen. Da sich die Maßnahmen
nahezu gleichen, sind sie hier zusammengefasst.

Bei allen
Schädelverletzungen kann es zu einer Verkleinerung des Volumens, das für das
Gehirn zur Verfügung steht, kommen, es besteht immer die Gefahr der Aspiration
(Anatmung) von Blut und in der Folge von Schock, Atem- und Kreislaufstillstand.
Gehirnprellung/Gehirnquetschung

Durch die
Gewalteinwirkung entsteht eine sofortige, unterschiedlich tiefe und
unterschiedlich lange Bewußtlosigkeit.

Bei
ausreichender Atmung ist der Betroffene in die stabile Seitenlage zu bringen. Wärmeverlust vermeiden (zudecken).
Gegebenenfalls äußere Verletzungen verbinden.
Schädelbasisbruch

Bewußtlosigkeit;
eventuell charakteristische Blutungen aus Nase, Mund und/oder Ohr; eventuell
Austritt von Liquor (weiße milchige Flüssigkeit die das Gehirn umspült); nach
einiger Zeit können sich Blutergüsse unter einem oder beiden Augen bilden

Bei
ausreichender Atmung ist der Betroffene in die stabile Seitenlage zu bringen, dabei darauf achten, daß Körperöffnungen
aus denen er blutet nach unten zeigen, damit sich durch das austretende Blut
keine zusätzlicher Hirndruck aufgebaut wird.
Schädelbruch

Analog von
Gehirnprellung/Gehirnquetschung, zusätzlich kann bei einem offenen Schädelbruch
Gehirnmasse austreten.

Analog
Gehirnprellung/Gehirnquetschung; Ausgetretene Hirnmasse nicht berühren oder
versuchen wieder in den Schädel zu schieben!
Gesichtsverletzungen

Da das Gesicht
reichlich durchblutet ist, sind solche Verletzungen meist mit starken Blutungen
verbunden. Bei Unter- bzw Oberkieferbrüchen und Nasenbeinbrüchen kann
Nasenbluten auftreten.

Bringen sie den
Betroffenen in die Bauchlage, die Stirn des Betroffenen liegt dabei auf seinen
vor dem Kopf verschränkten Armen. So kann das Blut abfließen. Versuchen sie
nicht die Blutung, wie bei normalem Nasenbluten (kalter Waschlappen im Nacken
etc.) zu stillen. Offene Verletzungen verbinden.
Brust und Bauchraum
Offene
Verletzungen des Brustkorbes

Falls sie bei einer
offenen Wunde im Bereich des Brustkorbes pfeifende oder schlürfende Geräusche
an der Wunde hören oder das austretende Blut "blubbert", ist höchste
Eile geboten, sie haben es mit einer Verletzung der Lungen zu tun.

Die Lungen fallen
beim Eindringen von Luft in sich zusammen, der lebensnotwendige Gasaustausch
kann nicht mehr stattfinden, der Patient droht zu ersticken.

Sofort die Wunde luftdicht verschließen. Ideal wäre eine
sterile Wundauflage, sollten sie eine solche aber nicht zur Hand haben, pressen
sie das nächste saugfähige Material auf die Wunde (z.B. das eigene T-Shirt).
Erhalten sie den Druck auf die Wunde aufrecht, wenn möglich, ersetzen sie ihr
Provisorium durch einen Druckverband.
Verletzungen der Brustorgane

Verletzungen
der Organe des Brustkorbes sind nicht immer von außen zu erkennen! Der
Betroffene leidet im Allgemeinen unter Atemnot, er ringt nach Luft. U.U. hustet er helles
schaumiges Blut aus. Er versucht sich aufzurichten, um besser atmen zu können.

Durch die
Ansammlung von Blut oder Luft wird die Lunge zunehmend eingeengt. Durch
Behinderung der Atmung ist der Gasaustausch nicht mehr gewährleistet.

Ein dringender
Notruf und Erleichterung durch eine halbsitzende
Stellung des Betroffenen, sind die Maßnahmen des Ersthelfers.
Verletzungen im
Bauchraum
Durch stumpfe
Gewalteinwirkung auf Leib und/oder Rücken entstehen Verletzungen des Bauches
und der Bauchorgane, die einen schweren Schock hervorrufen.

Zerrissene evtl.
auch blutdurchtränkte Kleidung - Angabe von Schmerzen nach Gewalteinwirkung im
Bauchbereich - Schonhaltung - Evtl. hervorquellen von Darmschlingen -
Zunehmende, auffallende Verstärkung der Schockanzeichen - Starkes Durstgefühl -
U.U. Prellmarken (bei innerer Verletzung)

Verbluten unter den Anzeichen eines Schocks - Infektion durch
Austritt von Magen-, Darm- oder Blaseninhalt in die Bauchhöhle oder durch
Austreten von Darmschlingen.

·
Notruf
·
Ggf. Wundabdeckung; Verbandtuch locker über
die Wunde legen, vorsichtig befestigen.
·
Hervorquellende Darmschlingen nicht
zurückdrängen
·
Schockbekämpfung keine Selbstransfusion
·
Wärme erhalten
·
Wiederholt Puls
und Atmung kontrollieren.
·
Für Ruhe sorgen
·
Verbot von Essen, Trinken, Rauchen und
Arzneimittel
·
Lagerung zur Entspannung der Bauchdecke wie
abgebildet


Geben Sie sich bei
dieser Art von Notfällen keinen Illusionen hin, Ihre Möglichkeiten, dem
Patienten zu helfen, sind mehr als stark begrenzt. Der Patient ist so schnell
wie möglich intensivmedizinischer Behandlung zuzuführen.
Knochen und Gelenke
Übersicht
Gelenkverletzungen
Gelenkverletzungen
werden immer durch äußere Gewalteinwirkung ausgelöst.
Durch klicken auf
die einzelne Verletzungsart erhalten sie nähere Informationen.

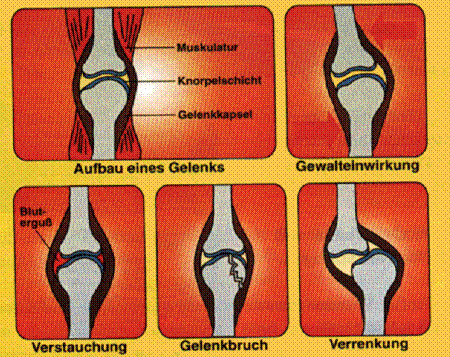
Verstauchung
Bei einer
Verstauchung (Distorsion) wird das Gelenk durch Gewalteinwirkung vorübergehend
aus seiner Position verschoben. Dabei wird die Gelenkkapsel überdehnt. Bänder
und Blutgefäße können verletzt werden.

Das Gelenk schwillt
an und ist in seiner Beweglichkeit eingeschränkt.

Da von außen
eine sichere abschließende Diagnose nicht möglich ist, z.B. ein Knochenbruch nicht ausgeschlossen werden kann, muß in jedem
Fall eine Arztbehandlung erfolgen.

Das betroffene
Gelenk ruhigstellen, nicht mehr belasten, erhöht lagern. Nachhaltige Kühlung
mit kalten Umschlägen oder Kühlbeuteln. Kühlung nicht mit Eisspray!
Verrenkung
Bei einer
Verrenkung (Luxation) sind Gelenkkopf und Gelenkpfanne durch Gewalteinwirkung
verschoben. Meist ist damit eine Verletzung der Bänder (Gelenkkapsel)
verbunden.
Erkennbar ist eine
deutliche Fehlstellung der Gelenkteile. Der Betroffene hat starke Schmerzen und
ist im Verletzungsbereich bewegungsunfähig.

Keinesfalls verrenkte Gelenke selbstständig einrenken!
Rettungsdienst/Notarzt anfordern. Ruhigstellung in vorgefundener Lage. Ggf. mit
kalten Umschlägen oder Kühlbeuteln kühlen. Kühlung nicht mit Eisspray!
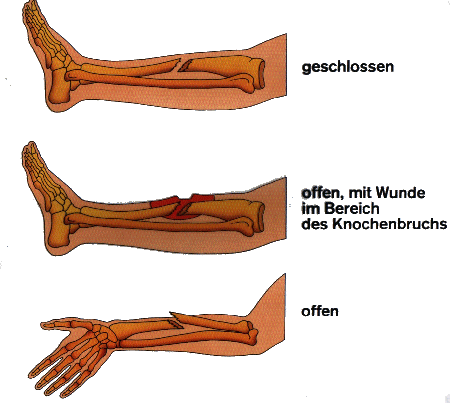
Knochenbrüche
Knochenbrüche
(Frakturen) sind zunächst in geschlossene und offene Brüche zu unterscheiden.
Bei einem geschlossenen Bruch befindet sich im Bereich der Verletzung keine
sichtbare Wunde. Offene Brüche werden entsprechend ihrer Wunde in drei
Schweregrade eingeteilt:
1.
Einfache Durchspießung ohne schwere
Weichteilverletzungen.
2.
Große Wunde mit Weichteilverletzungen.
3.
Große Wunde mit ausgedehnten
Weichteilverletzung und Schädigung von Nerven und Blutgefäßen.

Allgemeine
Anzeichen
·
Die Beurteilung der Unfallsituation sowie
Aussagen von Augenzeugen über den Unfallhergang ergeben insbesondere bei bewußtlosen Verletzten
oft Aufschlüsse über mögliche Verletzungen des Bewegungsapparates.
·
Der Betroffene nimmt eine
"Schonhaltung" ein und macht Angaben über Bewegungsunfähigkeit oder
Bewegungseinschränkung sowie über Schmerzen im Bruchbereich.
·
Schwellungen
·
Fehlstellungen
·
Abnorme Lagen
·
Verkürzungen von Körperteilen
·
sichtbare Knochenteile
Besondere
Anzeichen
Besondere Anzeichen
sind zusätzliche Erkennungszeichen die zusätzlich zu den allgemeinen Anzeichen
zu verstehen sind. Sie treten nicht immer und nicht immer
gleichzeitig auf.
Besondere
Anzeichen bei Brüchen im Schädelbereich
·
Wunden (Platzwunden)
·
Der Betroffene ist bewußtlos
·
Blutungen aus Nase, Mund und/oder Ohren
(Schädelbasisbruch)
·
Stufenbildung von Ober- und Unterkiefer,
verbunden mit starken Blutungen im Gesicht- und Rachenraum, sind Anzeichen für
einen Bruch des Gesichtschädels
Besondere
Anzeichen bei Verletzungen der Wirbelsäule
·
Gefühlsstörungen in Armen und/oder Beinen,
auch zeitverzögert
·
Abgang von Stuhl/Urin
·
Atemstörungen
bei Bruch des 1. und 2. Halswirbels
Besondere
Anzeichen bei Rippenbrüchen
·
Starke Schmerzen bei der Atmung
·
Atemnot
Besondere Anzeichen
bei Beckenbrüchen
·
Volumenmangelschock

Die von außen
nicht erkennbare Blutung aus dem Knochen, insbesondere bei Bein- und
Beckenbrüchen, führt zum Schock. Offene Frakturen sind stark infektionsgefährdet.
Durch die schlechte Kreislaufversorgung und durch Fetteilchen können sich in den
Blutbahnen Gerinsel bilden, die in die Lunge gelangen und dort Ursache einer
Lungenembolie sein können. Auch an Nieren und Gehirn können Schäden auftreten.
Vor allem bei Wirbelsäulenverletzungen können Lähmungen auftreten.
Durchblutungsstörungen und Atemstörungen können ebenfalls Folgen einer Fraktur
sein.

Vorrangig ist die Prüfung der Vitalfunktionen und Durchführung lebensrettender Maßnahmen. Unnötige Bewegungen sind zu vermeiden. Der Verletzte ist zwar nach seine Bewegungsmöglichkeiten zu befragen, keinesfalls sind jedoch Bewegungen herbeizuführen. Ggf. muß die Kleidung des Betroffenen entfernt werden, dabei ist die Schonhaltung zu berücksichtigen. Bei offenen Wunden ist der Wundbereich vorsichtig und locker mit sterilem Verbandsmaterial zu verbinden. Blutungen sind mit einem Verband zu versorgen. Bei geschlossenen Brüchen kann mit kalten Umschlägen oder Kühlbeuteln, nicht jedoch mit Eisspray, gekühlt werden. Ruhigstellung einschließlich beider benachbarter Gelenke. Verletzten zudecken (Wärmehaltung). Ggf.Schockbekämpfung.
Ruhigstellung von
Knochenbrüche
|
Sie als Ersthelfer müssen einen Bruch nicht mit irgendwelchen Schienen oder Hilfsmitteln ruhigstellen. Es reicht aus wenn sie den Betroffenen, falls ihm dort keine weitere Gefahr droht, an dem Ort,
an dem sie ihn finden, eine bequeme Lage verschaffen. Polstern sie ihn dazu
in der Stellung, die sich der Betroffene wünscht, aus. Bei Bewußtlosen ist in jedem Fall die stabile Seitenlage herzustellen, auch wenn sie eine Fraktur der Wirbelsäule vermuten. |
|
Ruhigstellung am
Arm
Mit dem
Armtragetuch können sie alle Brüche im Arm- und Schulterbereich (einschließlich
Schlüsselbein) ruhigstellen. Sie benötigen hierfür zwei Dreieckstücher. Fordern
sie den Betroffenen auf, den verletzten Arm möglichst selbst ruhig zu halten.
Das erste Dreiecktuch mit einem Ende soweit unter dem verletzten Arm
hindurchziehen, bis die Spitze am Ellenbogen liegt. Das andere Ende über den
Arm zur gegenüberliegenden Schulter führen und seitlich am Hals verknoten. Mit
zweiten Tuch den Arm am Körper fixieren.
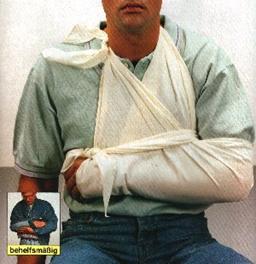
Kreislauf
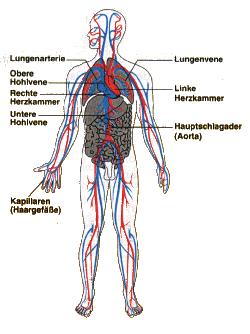
Funktion des Herzkreislaufes
|
Blut ist der Saft, der alle Zellen des
Körpers mit allem was sie benötigen versorgt. Das Blut zu den Zellen zu
bringen und von dort wieder abzuholen, ist die Aufgabe des
Herzkreislaufsystemes. Mit dem Blut werden Sauerstoff und
Nährstoffe zu den Zellen gebracht, auf dem Rückweg werden über das Blut Stoffwechselprodukte
wie Kohlendioxid und Stoffwechselschlacken über Ausscheidungsorgane wie Lunge
oder Nieren entsorgt. Der gesamte Kreislauf wird durch einen
großen Hohlmuskel, dem Herz, aufrecht erhalten. So lange der Mensch lebt, ist
es notwendig, daß sein Herz schlägt, denn nur dann wird das Gehirn mit
Sauerstoff versorgt. Bereits kurze Ausfallzeiten des Kreislaufes können
verherende Folgen für das Gehirn haben. Ursachen für Störungen des
Herz-Kreislaufsystems sind heute all zu oft zivilisationsbedingte Herz- und
Kreislauferkrankungen mit Gefäßverengungen und -verschlüssen (z.B.
Herzinfarkt). Aber auch Unfälle, z.B. mit massiven Blutungen nach innen oder
außen, können den Kreislauf bedrohlich schwächen. Die schwerste Störung des Kreislaufes
ist der plötzliche Herzstillstand. Seine Ursache ist meist ein Herzinfarkt
oder z.B. Stromunfälle. |
|
Kreislaufcheck
Ab dem Jahr
2001 wird statt der früher gelehrten Pulskontrolle, die Suche nach allgemeinen
Zeichen für eine Kreislauftätigkeit gelehrt. Für Laien ist die Pulskontrolle,
nach Ansicht von Experten, eine zu große diagnostische Unsicherheit.
style='mso-ansi-language:DE'>.

Bewußtlosen Personen mit Atemstillstand haben oft gleichzeitig einen Herzstillstand,
deshalb ist sofort die Kreislauftätigkeit zu kontrollieren.

Wenn das
Gehirn aufgrund eines Herzstillstandes 3-4 Minuten ohne Sauerstoff bleibt,
treten in der Regel bleibende Schädigungen auf. Zur Rettung des Betroffenen muß
sofort mit der Herz-Lungen-Wiederbelebung, die neuerdings CPR (=CardioPulmunale
Reanimation)
heißt, aber immer noch das gleiche wie früher ist, begonnen werden.

Überprüfen Sie, ob der Betroffene eines der folgenden Zeichen zeigt:
·
Reaktion auf Beatmung
·
Schlucken
·
Husten
·
Bewegungen
Können Sie eine
dieser Reaktionen bei dem Betroffene feststellen, so hat der Betroffene keinen
Kreislaufstillstand. Fehlen alle diese Merkmale, so können Sie von einem
Kreislaufstillstand ausgehen. Dieser Check sollte nicht länger als 10 Sekunden
dauern.

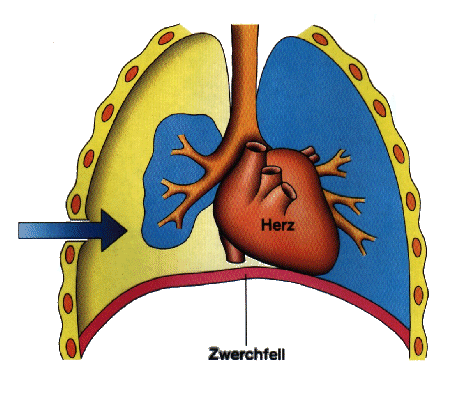
Um den richtigen Druckpunkt für die Herz-Lungen-Wiederbelebung zu finden, muß man sich über die Lage des Herzens
klar werden.
Das Herz befindet
sich etwa in der Mitte des Brustkorbes im Mittelfellraum (Mediastinum). Die
Spitze des Herzens ist nach links gerichtet und liegt auf dem Zwerchfell auf.
Die Größe entspricht etwa der Faust des betreffenden Menschen, ist aber alters-
und leistungsabhängig.
Auffinden des
Druckpunktes bei Erwachsenen
Auch das Auffinden
des Druckpunktes wurde ein einer Revision der Leitlinien für die Reanimation
deutlich vereinfacht. Wenn Sie noch eine Regel mit Abstandsfingern im Kopf
haben, so werden Sie jetzt fragen wo die denn sind. Aber keine Sorge, ihr
erlehrntes Wissen ist nicht falsch.

Für eine
wirkungsvolle Reanimation, ohne den Betroffenen noch weiter zu verletzen ist es
notwendig den richtigen Druckpunkt aufzusuchen.

Ein falscher
Druckpunkt kann zu Brustbein- und/oder Rippenbrüchen, aber auch Schäden an
Organen führen. Bei älteren Menschen sind Rippenbrüche, aufgrund der spröden
Knochen, auch bei richtigem Druckpunkt an der Regel und müssen in Kauf genommen
werden. Merke: Lieber ein paar gebrochene Rippen, als Tod!

|
|
|
|
Mit den Fingern am Rippenbogen entlangfahren und das Brustbeinende tasten |
Legen Sie Ihre Hand auf die untere Hälfte des Brustbeines und drücken
dann mit beiden Händen und durchgestreckten Armen |
Auffinden des
Druckpunktes bei Kindern und Säuglingen

Säuglinge und
Kleinkinder haben eine andere Anatomie, wie Erwachsene, deshalb befindet sich
der Druckpunkt an einer anderen Stelle.

Ein falscher
Druckpunkt kann zu Brustbein- und/oder Rippenbrüchen, aber auch Schäden an
Organen führen.

Aufsuchen des Druckpunktes bei Säuglingen
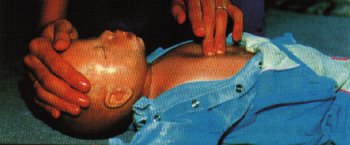
Der Druckpunkt befindet sich einen Finger unterhalb der "Brustwarzenlinie"
(Mamillarlinie).
Aufsuchen des Druckpunktes bei Kindern
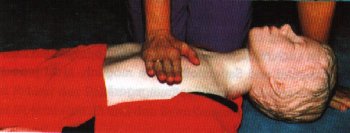
Der Druckpunkt befindet sich zwei Finger breit oberhalb des Brustbeinendes.
HLW
(Herz-Lungen-Wiederbelebung, CPR) bei Erwachsenen
Auch hier werden
Erste Hilfe Profis wieder über die Neuerung in den Leitlinien zur Reanimation
stolpern. Für den Ersthelfer gelten nun gleiche Frequenzen bei der HLW, unabhängig
davon, wie viele Helfer helfen und auch die Kontrolle fällt für den Ersthelfer
weg.

Erst wenn eindeutig
feststeht, daß ein Herzkreislaufstillstand vorliegt, darf mit der
Herz-Lungen-Wiederbelebung (CPR) begonnen werden.

Nur wenn Bewußtlosigkeit, Atemstillstand und Kreislaufstillstand festgestellt wurden und alle
Kriterien erfüllt wurden, d.h. weder Bewußtsein, Atmung, noch Kreislauf wurden
wahrgenommen, darf begonnen werden, sonst wird gerade durch das Einleiten der
Herz-Lungen-Wiederbelebung ein Herzkreislaufstillstand provoziert.
Auf jeden Fall,
muß durch einen geeigneten Notruf ein Notarzt hinzugerufen werden. Dabei unmißverständlich auf den Herzkreislaufstillstand hinweisen!

Bevor mit
Herz-Lungen-Wiederbelebung begonnen werden kann, muß sich der Betroffene auf
auf einer ebenen, harten Unterlage in Rückenlage befinden. Machen Sie eine
Herzdruckmassage im Bett, komprimieren Sie die Matratze und nicht den Brustkorb
des Betroffenen!
|
Die Herz-Lungen-Wiederbelebung ist eine Kombination aus Atemspende und Herzdruckmassage. Für die Herzdruckmassage muß zunächst der richtige Druckpunkt aufgesucht werden. Mit gestreckten
Armen wird nun das Brustbein, durch Gewichtsverlagerung des Oberkörpers,
senkrecht etwa 4-5 cm tief in einer Frequenz von min. 80, max 100
Kompressionen pro Minute eingedrückt. Dabei sollen Druck- und
Entlastungsphase etwa gleich lang sein. |
|
Herzdruckmassage
und Atemspende müssen im Wechsel erfolgen, dabei gilt folgende
Regel:
·
15 mal Herzmassage
Frequenz ca 100 Kompressionen pro Minute
·
2 mal Beatmung
Bei der Beatmung soll die Druckmassage allenfalls kurz verzögert aber nicht
unterbrochen werden! (Volumen 700-1000 ml pro Beatmung)
Da eine CRP
körperlich relativ anstrengend ist, ist die Zwei-Helfer Methode in jedem Fall
vorzuziehen, bei der Pulskontrolle ist es empfehlenswert die Rollen zu
tauschen, d.h. der Helfer welcher beatmet hat übernimmt die Herzdruckmassage
und umgekehrt.
Bei der CPR
kann es, insbesondere bei älteren Patienten, durchaus passieren, daß eine oder
mehrere Rippen brechen, in einem solchen Fall ist der Druckpunkt zu kontrollieren und ggf. zu korrigieren. Die CPR
wird aber in Fall weiter fortgesetzt. Überlegen sie sich, wenn sie der Patient
wären, was wäre ihnen lieber ein paar gebrochene Rippen oder tot?
Hier gilt, wie bei allen praktischen
Tätigkeiten, nur durch Übung erlangt man Sicherheit und weiß, was im Ernstfall
zu tun ist.
HLW
(Herz-Lungen-Wiederbelebung, CPR) bei Säuglingen und Kleinkindern

Wegen der
veränderten anatomischen Lage des Herzens und den altersbedingten Abweichungen
von Frequenzen und Drucktiefen erfordert die Reanimation von Säuglingen und
Kleinkindern besondere Übung.

Nur durch altergemäße Reanimation ist mit einem Erfolg der Maßnahme zu rechnen.

Suchen sie Druckpunkt, entsprechend des Alters des Kindes auf. Bei
Säuglingen beträgt die Frequenz der Herzdruckmassage ca. 120-140 /Min, bei
Kleinkinder liegt sie bei 100-120/Min.
Es wird auch mit
anderen Verhältnissen von Herzdruckmassage zu Beatmung reanimiert.
|
|
Druckmassage |
Beatmung |
|
Säugling |
15 |
3 |
|
Kleinkind |
5 |
1 |
Die Druckmassage
wird beim Säugling mit zwei Fingern und bei Kleinkindern mit der flachen Hand
durchgeführt.
Da hier die Techniken nur beschrieben
werden können, besuchen sie einen Kurs in Erster Hilfe, dort können sie an
geeigneten Phantomen unter fachkundiger Anleitung üben.
Übersicht zur
Herz-Lungen-Wiederbelebung
|
Bewusstsein überprüfen |
|
|
Bewusstlosigkeit |
|
|
Jünger als 8 Jahre |
Älter
als 8 Jahre |
|
baldmöglicher Notruf "phone
fast" |
sofortiger notruf "phone
first" |
|
Atemkontrolle |
|
|
Atmung nicht vorhanden |
|
|
Kreislaufcheck |
|
|
Keine Kreislauffunktion erkennbar |
|
|
2
effektive Beatmungen |
|
|
Betroffenen auf harte Unterlage bringen |
|
|
Oberkörper freimachen |
|
|
Druckbereich
aufsuchen |
|
|
15
x Herzdruckmassage |
|
|
2 x
Beatmung |
|
|
Fortführung der Herz-Lungen-Wiederbelebung im Verhältnis 15:2
(Fortführung bis zum Eintreffen des Rettungsdienstes oder bis zur
Feststellung von Lebenszeichen) |
|
Beendigung der
Herz-Lungen-Wiederbelebung
Bei Fehlen der
Kreislauftätigkeit ist die Reanimation fortzusetzen bis der Notarzt eintrifft,
auch beim Eintreffen des Notarztes ist mit der Reanimation fortzufahren, bis
der Notarzt oder das Personal des Rettungsdienstes etwas anderes sagen oder die
Reanimation selbst übernehmen. Auch wenn die Reanimation bereits über längere
Zeit hinweg durchgeführt wurde und sich der Zustand des Betroffenen nicht
bessert, so ist doch ein Zustand gewährleistet, der die Grundlage weiterer
ärztlicher Maßnahmen sein kann.
Ein Abbrechen der
CPR würde das Zusammenbrechen, dieses durch die Reanimation aufrecht
erhaltenen, Minimalkreislaufes nach sich ziehen.
Auch wenn Sie den
Betroffenen durch die Reanimation verletzt haben, Rippenbruch oder ähnliches,
machen sie mit der CPR weiter, ohne darauf Rücksicht zu nehmen. Korrigieren sie
aber einen falschen Druckpunkt!
Falls sich das
Befinden des Betroffenen bessert und wieder ein Puls getastet werden kann, so
ist, bei fehlender Atmung die Atemspende weiter fortzuführen. Erlangt der
Betroffene auch wieder eine Eigenatmung, so ist bei weiter bestehender
Bewußtlosigkeit, der Betroffene in die stabile Seitenlage zu bringen. Erlangt
er auch wieder das Bewußtsein, so ist er auf jeden Fall zum liegenbleiben zu
veranlassen. Bis zum Eintreffen des Notarztes ist der Patient genau zu
beobachten.
Schock
Begriffsklärung
Der Schock ist eine
lebensbedrohliche Störung des Kreislaufes. Er beruht auf einem Mißverhältnis
zwischem dem im Kreislauf zirkulierenden und dem tatsächlich benötigten
Blutvolumen.
Auf gut deutsch,
dem Körper fehlt Blut
Durch diese
Minderleistung des Kreislaufes wird die Sauerstoffversorgung der Organe und des
Gewebes beeinträchtigt.
Drei Ursachen
können zu einem Schock führen:
·
Verminderung des Blutvolumens
(Volumenmangelschock)
·
Verminderung der Herzleistung
(Kardiogener Schock)
·
Regulationsstörungen der peripheren Blutgefäße
(z.B. Neurogener Schock, bzw. Vasovagale Synkope)
Man unterscheidet
im Verlauf mehrere Schockphasen:
·
Präschock
Die körpereigene Regulation gleicht die bis dahin leichte Kreislaufschwäche
aus, in der Regel merkt man davon gar nichts. Der Patient hat keinerlei
Schockanzeichen.
·
1. Phase
In der ersten Phase des Schocks hat der Patient Schockanzeichen, der Schock
kann wirkungsvoll durch körpereigene Maßnahmen und durch einfache Hilfen
bekämpft werden.
·
2. Phase
Schwerer Schock körpereigene Maßnahmen reichen nicht aus, eine medizinische
Behandlung ist unumgänglich. Der Patient zeigt schwere Schocksymptomatik.
·
Irreversibler Schock
Zusammenbruch der Körperfunktionen, der Patient ist nicht mehr oder nur noch
mit äußersten intensivmedizinischen Maßnahmen zu retten, dabei können Spät- und
Dauerschäden auftreten.
Als allgemeine
Schockanzeigen gelten:
·
Schneller und schwächer werdender,
schließlich kaum tastbarer Puls
·
Fahle Blässe
·
Kalte Haut
·
Frieren - Die Hautdurchblutung ist
herabgesetzt
·
Kalter Schweiß auf der Stirn
·
Auffallende Unruhe
·
in fortgeschrittenem Stadium des Schocks,
zunehmende Teilnahmslosigkeit, weite Pupillen und flache Atmung
Volumenmangelschock
Der Grund für den
Volumenmangelschock, liegt in einer starken Blutung des Körpers nach innen oder
außen.
Die kreisende
Blutmenge nimmt durch den Blutverlust ab. Das Herz versucht seine Leistung
diesem Umstand anzugleichen. Es pumpt die geringere Blutmenge schneller. Das
Schneller- und Schwächerwerden des Pulsschlages deutet auf die Verminderung der
kreisenden Blutmenge hin. Die Entwicklung des Schocks kann daher am Puls
kontrolliert werden. Bei bedrohlichem Blutverlust hilft sich der Organismus
zunächst selbst. Er durchblutet die nicht unmittelbar lebenswichtigen
Körpergebiete weniger und schließlich nicht mehr. Das sind Arme, Beine und die
Haut insgesamt. Hierdurch sind Blässe, Kälte und das Frieren des Verletzten
erklärt. Der Blutkreislauf funktioniert schließlich nur noch zwischen Herz,
Lungen und Hirn und erhält ein Minimalleben aufrecht. Diesen Zustand nennt man
Kreislauf-Zentralisation.

Es treten die allgemeinen Schockanzeichen auf.
Diese Zeichen
treten nicht immer gleichzeitig auf, das Bewußtsein bleibt zunächst erhalten.

Die Gefahr des
Schockes besteht darin, daß Organe wie Nieren und Lunge, die empfindlich auf
Durchblutungs-Störungen reagieren, geschädigt werden (Schockniere/Schocklunge).
Auch wenn sich der Schock zunächst nicht so dramatisch und bedrohlich
darstellt, befindet sich der Betroffene doch in Lebensgefahr und bedarf
dringend medizinischer Hilfe. Ohne rechtzeitige Gegenmaßnahmen kommt es zum
Kreislaufzusammenbruch und somit zum Tod.

Zunächst gilt
es, sofern überhaupt möglich, die Blutung zu stillen.
Natürlich ist
umgehend ein Notruf abzusetzen.
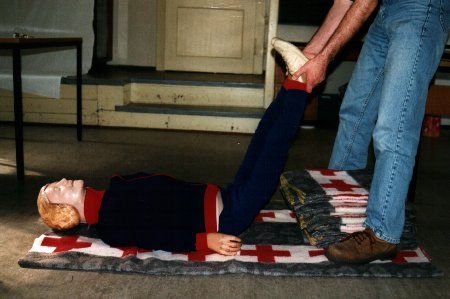
Dann ist bei dem
Betroffenen eine Selbsttransfusion durchzuführen, hierzu sind die Beine des
Betroffenen, wenn sich dieser in Rückenlage befindet, senkrecht in die Höhe zu
halten. Danach sollen die Beine erhöht gelagert werden. Schocklage.
Weiterer
Wärmeverlust ist zu verhindern, decken sie den Verletzten entsprechend der
Jahreszeit zu (Überwärmung ist zu vermeiden)
Sorgen sie für
Ruhe, schicken sie Gaffer und Unbeteiligte weg. Nicht lebensrettende Maßnahmen
ihrerseits sind zu unterlassen.
Beruhigen sie
den Betroffenen, dabei kontrollieren sie ständig Puls, Atmung und Bewußtsein
|
Selbsttransfusion
|
|
Schocklage
|
Cardiogener Schock

Es treten die allgemeinen
Schockanzeichen auf.
Daneben können
folgende Anzeichen auftreten:
·
Schmerzen im Brustkorb
·
Atemnot
·
Zyanose (Blaue Lippen, Nagelbetten und/oder
Ohrläppchen)
·
gestaute Halsvenen
·
aufrechte Haltung
·
rasselnde Atemgeräusche
·
Übelkeit, Erbrechen
·
Achtung der Puls kann langsam, schnell oder
unregelmäßig sein

Bei einem schweren
Herzinfarkt, Rhythmusstörungen, einem Lungenödem oder einer Lungenembolie kann
infolge Herzminderleistung ein cardiogener Schock auftreten. Die Herzleistung
reicht einfach nicht mehr aus, den Körper ausreichend mit Blut zu versorgen.
Der cardiogene Schock ist schwer zu behandeln und hat im allgemeinen eine
schlechte Prognose.

·
Patienten beruhigen
·
Oberkörper aufrecht keine Schocklage
·
Kleidung öffnen
·
Wärme erhalten
·
Notruf
Neurogener Schock

Es treten die allgemeinen
Schockanzeichen auf.
Daneben können
folgende Anzeichen auftreten:
·
Anzeichen von Querschnittsverletzung oder Schädelhirntrauma
·
eher langsamer Puls
·
keine kalte Haut

Bei einer
Querschnittsverletzung oder beim Schädelhirntrauma kommt es zur Mitverletzung
der gefäßregulierenden Nerven(Sympathikus), so daß eine Weitstellung der
Blutgefäße erfolgt, ohne daß der Körper zunächst in üblicher Weise
gegenregulieren kann.

·
zunächst möglichst nicht bewegen
·
keine Schocklage
·
Wärme erhalten
·
Notruf
Anaphylaktischer Schock

Es treten die allgemeinen
Schockanzeichen auf.
Daneben können
folgende Anzeichen auftreten:
·
Vorgeschichte (z.B. Insektenstich)
·
Juckreiz und Hitzegefühl am ganzen Körper
·
Hautrötung und Quaddelbildung
·
Anschwellen der Schleimhäte, z.B. Augenlieder
und Atemwege
·
Atemnot, pfeifendes Geräusch bei der
Ausatmung

Ursache ist
eine starke Allergie z.B. auf ein intravenös verabreichtes Medikament,
Röntgenkontrastmittel, Insektenstich oder ein Nahrungsmittel. Der
anaphylaktische Schock führt neben den klassischen Schockanzeichen zu Atemnot
wie bei einem Asthmaanfall. Es kommt zur Gefäßweitstellung, zum Übertritt von
Flüssigkeit in Haut und Schleimhäute. Er kann sehr dramatisch verlaufen und in
kurzer Zeit zu Herz-Kreislaufstillstand führen.

·
Wenn möglich Allergenzufuhr beenden
·
Beruhigen
·
Lagerung nach Zustand (Schocklage oder
atemerleichternde Oberkörperhochlagerung)
·
Notruf
Viele Allergiker
haben einen Allergiepaß dabei, wenn ein solcher gefunden wird, auf jedem Fall
für Notarzt und Rettungsdienst bereit halten. Manche haben auch ein Allergieset
mit Medikamenten bei sich, verabreichen sie diese.
Septisch-toxischer
Schock
Der
septisch-toxische Schock tritt im täglichen Leben im Prinzip nicht auf und wird
hier nur der Vollständigkeit wegen erwähnt.
Er tritt auf bei
einer schweren Sepsis (Infektion), wenn von Krankheitserregern Endotoxine
ausgeschüttet werden, welche zu einer Gefäßweitstellung führen. Die Patienten
haben hohes Fieber, die Haut ist überwärmt.
Vasovagale Synkope

Es treten die allgemeinen
Schockanzeichen auf.
Daneben können
folgende Anzeichen auftreten:
·
Blässe, Unwohlsein
·
sinkt zu Boden
·
Kurzzeitige Bewußtlosigkeit
·
erwacht nach kurzer Zeit wieder

Die vasovagale
Reaktion oder "Ohnmacht" hat eigentlich nichts mit dem
Kreislaufschock zu tun. Durch überschießende Reaktion des Parasympathikus wird
die Wirkung des Sympathikus gehemmt, es kommt zur Gefäßweitstellung, das Blut
versackt in Bauch und Beinen, so daß es zur Minderdurchblutung des Gehirns und
damit zur kurzzeitigen Bewußtlosigkeit kommt.

·
Schocklage
·
wenn nicht nach 2 Minuten erwacht - Notruf
·
Ruhe
Thermatische Notfälle
Verbrennungen und
Verbrühungen
Die
schmerzhaftesten äußeren Verletzungen sind Verbrennungen. Verbrennungen und
Verbrühungen sind durch hohe Temperaturen verursachte schwere Schädigungen der
Haut und tieferliegender Gewebeschichten mit nachhaltigen negativen
Auswirkungen auf den gesamten Organismus.
Die Ursachen sind
vielfältig:
·
Berührung heißer Gegenstände, Flüssigkeiten,
Dämpfe oder Gase
·
durch offenes Feuer
·
durch elektrischen Strom, Blitzschlag
·
Bestrahlung (Sonnenlicht, Höhensonne)
·
Reibung
Die Schwere der
Schädigung richtet sich nach der Temperatur, ihrer Einwirkungsdauer und der
Größe der verbrannten Körperfläche.

Verbrennungen und
Verbrühungen können durch jeden leicht erkannt werden:
·
Der Betroffene leidet enorme Schmerzen
·
Die betroffenen Hautpartien sind zumindest
stark gerötet
·
Blasenbildung
·
Oft kann auch der Grund der Verletzung noch
gefunden werden

Die großen Gefahren
bei Verbrennungen und Verbrühungen sind der Schock und die hohe Infektionsgefahr.
Durch ausgedehnte
Brandwunden verliert der Körper große Mengen von Gewebeflüssigkeit und Salzen.
Dieser Flüssigkeitsverlust führt, ähnlich wie starker Blutverlust, zum Schock.
Dabei wirkt der Verbrennungsschmerz verstärkend. Es gelangen viele Keime in die
Wunden, dies führt zu starker Narbenbildung. Es entwickelt sich immer die
sogenannte Verbrennungskrankheit, die sofortige Krankenhausbehandlung
erfordert.
Merke: Je schwerer
die Verbrennung, desto schwerer der Schock und desto dringlicher der
Fachtransport trotz Schock.

|
So einfach
Verbrennungen und Verbrühungen für den Ersthelfer zu erkennen sind, so einfach
sind die Maßnahmen, die er ergreifen soll.
NOTRUF
Bei brennender
Kleidung
Das Brennen der
Kleidung verursacht starke Schmerzen, davon Betroffene laufen fluchtartig
davon. Dies heizt die Flammen nur noch stärker an, deshalb müssen Menschen mit
brennender Kleidung aufgehalten werden und deren Kleidung gelöscht werden.
Folgendes Vorgehen ist empfehlenswert:
·
Mit Wasser begießen
·
Pulverfeuerlöscher können verwendet werden,
jedoch nicht auf das Gesicht richten.
·
Flammen mit Kleidungsstücken oder Decken
ersticken
·
Notfalls den Betroffenen auf dem Boden wälzen
Auf verbrannten
Flächen verbliebene Kleidung nicht entfernen.
Bei Verbrühungen
Die durchtränkte
Kleidung in jedem Fall, rasch und vorsichtig entfernen.
Bei Verbrennungen
und Verbrühungen an Gliedmaßen
Sofort mit
reichlich kalten Wasser kühlen (Entweder komplett eintauchen oder unter
fließendes Wasser halten) bis Schmerzlinderung eintritt (min. 10-15 Minuten, am
besten bis zum Eintreffen des Rettungspersonals).
Verband
Brandwunde keimfrei
mit einem Verbandtuch verbinden. Dabei Tuch nur locker auflegen und nur an
unbeschädigten Hautteilen befestigen.
AUF KEINEN FALL mit irgendwelchen
Hausmittelchen versuchen das Leid zu lindern, Brandblasen dürfen wegen der
Infektionsgefahr nicht geöffnet werden. Brandwunden dürfen nicht berührt
werden.
Hitzeerschöpfung
Hitzerschöpfung
entsteht durch große körperliche Anstrengung (Arbeit, Sport) bei großer Hitze und
unzureichender Flüssigkeitsaufnahme. Der Körper verliert durch Schwitzen große
Mengen Flüssigkeit und Mineralien. Dies führt zu einer extremen
Kreislaufbelastung u.U. mit Kreislaufzusammenbruch.

Der Betroffene
bricht plötzlich erschöpft und geschwächt zusammen, er sieht sehr blaß aus,
fröstelt und hat einen schnellen flachen Puls. Oft ist die Kleidung schweißnaß

Den
Betroffenen sofort flach lagern und ggf. zudecken. Ist das Bewußtsein erhalten, sofort Flüssigkeit zu trinken geben.
Ideal sind sog. "Iso-Drinks", Mineralwasser, Wasser, Tee o.ä. (keine
alkoholischen Getränke). Für längere Körperruhe sorgen. Bei
Bewußtlosigkeit entsprechende Maßnahmen.
Hitzschlag
Ein Hitzschlag
beruht auf einem Wärmestau im Körper. Bei feucht-schwüler Witterung,
körperlicher Anstregung und unzweckmäßiger Kleidung kann der Körper nicht
genügend Wärme durch Schweißbildung nach außen abführen.

Der Betroffene hat
trockene, rote und warme Haut, sowie einen hochroten Kopf. Schwindel bis hin
zur Bewußtlosigkeit sind möglich.

Den Betroffenen an
einem kühlen Ort mit erhöhtem Oberkörper lagern und die Kleidung weit öffnen.
Den überhitzten Körper langsam kühlen. Hierzu Feuchtigkeit, z.B.
mit feuchten Tüchern auf die Haut bringen und durch Luftfächeln verdunsten
lassen. Der Körper wird so auf die natürliche Weise gekühlt. Kühle Getränke
unterstützen die Maßnahme zusätzlich. Alkohol ist dabei natürlich tabu.
Sonnenstich
Der Sonnenstich
unterscheidet sich von den vorgenannten Hitzeschäden dadurch, daß nicht der
gesamte Körper sondern zunächst nur der Kopf betroffen ist. Wenn die
UV-Strahlung der Sonne lange Zeit auf den unbedeckten Kopf oder Nacken
einwirken kann, kann eine Reizung der Hirnhäute hervorgerufen werden, und es
kommt zum Anschwellen des Gehirns. Besonders Personen mit Glatze, Kleinkinder
und Säuglinge sind davon betroffen.

Schwindel,
Kopfschmerzen, Nackensteifigkeit, Übelkeit und Erbrechen sind Anzeichen für
einen Sonnenstich. Der Betroffene hat einen hochroten Kopf, er wird ggf.
bewußtlos.

Bei Kleinkindern
kann es mit Verzögerung, also u.U. erst einige Stunden später, plötzlich zu
hohem Fieber kommen. In diesem Fall ist sofortige Arztbehandlung erforderlich,
da sich eine Hirnhautenzündung (Meningitis) entwickeln kann.

Betroffene sind
sofort im Schatten flach, aber mit erhöhtem Kopf, zu lagern. Den Kopf mit
feuchten, kalten Tüchern kühlen.
Unterkühlungen
Der menschliche
Organismus besitzt die Fähigkeit, seine Körpertemperatur auch bei großen
Unterschieden zur Umgebungstemperatur konstant bei einem Normalwert von 37 Grad
Celsius zu halten. Die Körperoberfläche ist üblicherweise kühler als das
Körperinnere. Im Körperkern wird das Blut aufgrund des höheren Stoffwechsels
der dort liegenden Organe erwärmt, in der Körperschale wird es durch
Wärmeabgabe nach außen abgekühlt.
Eine Unterkühlung
entsteht, wenn die Wärmeabgabe des Körpers über einen längeren Zeitraum größer
ist als die Wärmeproduktion. Typische Situationen hierfür sind Bergunfälle
(u.a. Lawinenunglücke), sowie Stürze in kaltes Wasser. Aber auch Verletzte, vor
allem mit Schock drohen zu unterkühlen. Alkohol-, Drogeneinfluß und
Vergiftungen können die Unterkühlung verstärken. Die Hilfeleistung orientiert sich
an dem jeweiligen Unterkühlungsstadium. in dem sich der Betroffene befindet.

1. Stadium
(Abwehrstadium)
Die
Körpertemperatur ist noch nicht unter 34 Grad Celsius abgesunken. Der
Betroffene versucht vermehrt Wärme zu produzieren (z.B. durch Kältezittern).
Gleichzeitig wird durch verminderte Druchblutung der Körperberfläche (Arme,
Beine, Haut) die Wärmeabgabe verringert, die Haut ist blaß und kalt. Der
Betroffene klagt über Schmerzen, vornehmlich an Händen, Füßen und Knien. Atmung
und Kreislauf sind zunächst gesteigert, der Betroffene ist bei Bewußtsein und
erregt.
2. Stadium
(Erschöpfungs-/Lähmungsstadium)
Die
Körpertemperatur ist unter 34 Grad abgesunken. Der Betroffene atmet langsamer,
die Pulsfrequenz und der Blutdruck sinken. Das Kältezittern ist eingestellt, es
tritt Muskelstarre ein. Das Schmerzempfinden läßt nach, der Betroffene wird
zunehmend müde und schließlich bewußtlos. Im weiteren können Atem- und
Kreislaufstillstand folgen.

1. Stadium
(Abwehrstadium)
Alkoholische Getränke sind entgegen
weit verbreiteter Meinung strengstens verboten. Alkohol weitet die Blutgefäße und beschleunigt so
die Unterkühlung
2. Stadium
(Erschöpfungs-/Lähmungsstadium)
In diesem Stadium keine Aufwärmversuche unternehmen. Die Körpertemperatur würde lediglich weiter
absinken.

1. Stadium
(Abwehrstadium)
Betroffene
werden an einen warmen Ort gebracht und langsam erwärmt. Dazu
nasse, kalte Kleidung entfernen und den Körper in Decken warm einpacken. Warme,
insbesondere gut gezuckerte Getränke wie z.B. Tee zu trinken geben. Atmung, Puls und Körpertemperatur beobachten und erneute
Kälteeinwirkung vermeiden.
2. Stadium
(Erschöpfungs-/Lähmungsstadium)
Bei
Bewußtlosigkeit stabile Seitenlage herstellen. Atmung und Kreislauf beobachten
und bei Störungen entsprechende Maßnahmen ergreifen. Der Betroffene braucht umgehend
klinische Behandlung, nur dort kann eine Wiedererwärmung erfolgen.
Erfrierungen
Erfrierungen sind
örtliche Schädigungen des Gewebes, durch länger dauernde unzureichende
Durchblutung infolge von Kälteeinwirkung. Sie treten meist an Fingern, Zehen,
Nase, Ohren und Gesichtsbereichen auf.

Es wird in drei Grade der Erfrierung unterteilt:
·
1. Grad
Gewebe ist blaurot und schmerzhaft.
·
2. Grad
Gewebe ist weiß-gelb, meist schon steif, aber noch schmerzempfindlich.
·
3. Grad
Gewebe ist weiß-grau, kalt, hart und gefühllos.
Die Folgeschäden
mit Blasenbildung und absterbenden, schwarzen Gewebe treten erst nach einer
Zeit von mehr als 24 Stunden auf.

Erfrierungen 3.
Grades nicht bewegen oder erwärmen. Kein Alkohol, Blasen nicht öffnen und Druck auf die
Stellen vermeiden.

Erfrohrene Körperregionen bei Erfrierungen 1. und 2. Grades durch Bewegung der Gliedmaßen und die eigene Körperwärme erwärmen. Den gesamten Körper mit Kleidung, Decken o.ä. und durch die Gabe warmer gezuckerter Getränke erwärmen. Von Erfrierungen betroffene Personen sind meist auch unterkühlt, deshalb haben die Maßnahmen zu Sicherung der Vitalfunktionen vorrang.
Wunden
Grundlagen
Eine Wunde entsteht
durch äußere Einwirkung auf den Körper durch Gewalt, Hitze, Kälte oder
chemische Stoffe. Es wird zunächst die Haut, dann das darunterliegende Gewebe
mit Muskeln, Sehnen, Nerven und Blutgefäßen verletzt, seltener sind auch
Knochen und Organe von der Gewalteinwirkung betroffen.
Durch eine Wunde
ist die schützende Funktion der Haut gegenüber Keimen der Außenwelt gestört. Es
besteht akute Infektionsgefahr.
Immer sind auch
kleinere oder größere Blutgefäße betroffen, so daß es zu Blutungen kommt.
Verbote bei Wunden
Bei der
Wundversorgung gilt es vier Verbote zu beachten
Wunden nicht berühren! |
|
Wunden nicht auswaschen! |
|
Wunden nicht mit Puder, Sprays, Salben oder ähnliches
behandeln! |
|
Fremdkörper in der Wunde belassen! |
|
Wundverbände

Wunden sind
unplanmäßige Öffnungen des Körpers durch die Keime eindringen können.

Wenn Wunden nicht
keimfrei abgedeckt werden, können Keime fast ungehindert in den Körper
eindringen und dort Infektionen und Krankheiten auslösen. Der Betroffene ist
durch die Wunde die Schmerz verursacht schon genug geplagt und sollte vor
weiteren Schädigungen bewahrt werden.

Jede Wunde ist
wegen der Infektionsgefahr mit keimfreien (sterilen) Verbandsmaterial zu
verbinden. Jeder sachgerechte Verband besteht aus zwei Teilen,
der sterilen
Wundauflage und dem Befestigungsmaterial.
Es gibt eine ganze Reihe von Verbänden:
·
Pflasterverbände
o
Wundschnellverband
Bei einer Verletzung mit nur geringer Blutung reicht meist ein Pflaster aus,
wie z.B. der Fingerkuppenverband
o
Streifen- bzw. Rahmenverband
Bei großflächigeren Hautverletzungen, z. B. Schürfwunden, ist der Streifenverband das Mittel der Wahl für den Ersthelfer
·
Verbandtuch
Im Allgemeinen auch als Brandwundenverband bekannt. Es eignet sich für sehr
großflächigen Hautverletzungen, z. B Schürfwunden oder Brandverletzungen.
Außerdem wird es für Verletzungen die nur locker zu bedecken sind, wie offene
Bauchverletzungen, verwendet. Es ist in unterschiedlichen Größen auf dem Markt.
·
Dreiecktuch
Das Dreiecktuch ist sehr vielseitig verwendbar. Es ist nicht steril und daher
nur als Befestigungsmaterial für eine sterile Wundabdeckung zu verwenden.
·
Mullbinden
Mullbinden sind ebenfalls nicht steril und daher nur als Befestigungsmaterial
zu verwenden.
·
Verbandpäckchen
Das Verbandpäckchen ist das ideale Verbandmittel, es ist steril und ist die
Kombination aus eine sterilen Kompresse mit einer Mullbinde. Verwendet wird es
z. B. bei Druckverband.
·
Es gibt noch eine ganze Menge von weiteren
Spezialverbandsmitteln.
Früher wurden in
Erste Hilfe Kurse eine ganze Reihe kunstvoller Verbände gelehrt, darauf wird
heute verzichtet. Wichtig ist, daß die Wunde vollflächig von der sterilen
Auflage bedeckt wird und nicht bei der ersten kleinen Bewegung oder einem
kleinen Lufthauch davonfliegt. Auch hier werden nur wenige, exemplarische
Verbände gezeigt.
Fingerkuppenverband

Der
Fingerkuppenverband wird hier gezeigt, um den grundsätzlichen Umgang mit
Pflastern zu erklären und praktische Hilfe mit den recht unangenehmen
Verletzungen der Fingerkuppe und des Nagelbettes zu geben.

Einen genügend großen Pflasterstreifen
abschneiden und diesen wie im Bild gezeigt einschneiden. Bei jedem Pflaster
muß darauf geachtet werden, daß die Mullauflage größer ist, als die zu
bedeckende Wunde. Die Wundauflage darf nicht mit den
Fingern berührt werden. Die Schutzfolie der Klebestreifen abziehen und die
Wundauflage auf die Wunde legen. Anschließend das Pflaster, möglichst
faltenfrei, aufkleben.
|
|
Streifen-/Rahmenverband

Wenn die
Wundauflage eines Pflasters nicht mehr ausreicht oder die Wunde stärker blutet,
ist ein Streifen- oder Rahmenverband angezeigt.

Streifenverband
|
Rahmenverband
|
|
|
Für einen Streifen-
oder Rahmenverband ist folgendes Material bereitzulegen:
·
Heftpflaster - Es gibt verschiedene Breiten, z.B. 1,25cm,
2,5cm oder 5cm, und unterschiedlichen Materialen, das normale braune Leukoplast
oder allergenarme, oft weiß, Kunststoffe. Es ist auf Spulen aufgerollt und
einseitig klebend, wenn es auf beiden Seiten klebt, so wurde das Material
falsch gelagert (Sonneneinstrahlung) und gehört in den Mülleimer!
·
Sterile Wundkompressen - In verschiedenen
Größen, z.B. 80x80mm, 100x100mm.
·
evtl. Schere - Um das Heftpflaster abzuschneiden, kann
aber auch abgerissen werden, oder um die Kompresse zuzuschneiden.
Die sterile
Kompresse muß vorsichtig aus der Verpackung entnommen werden und darf nur an
den Ecken angefasst werden. Kompressen die herunterfallen gehören in den
Mülleimer! Bei der Befestigung ist darauf zu achten, daß das Heftpflaster
genügend weit übersteht, damit es auch halten kann. Der Rahmenverband bietet
eine besseren Schutz gegen Fremdkörper, allerdings muß genauer gearbeitet
werden und mit einem schmalen Heftpflaster ist das manchmal gar nicht so
einfach.
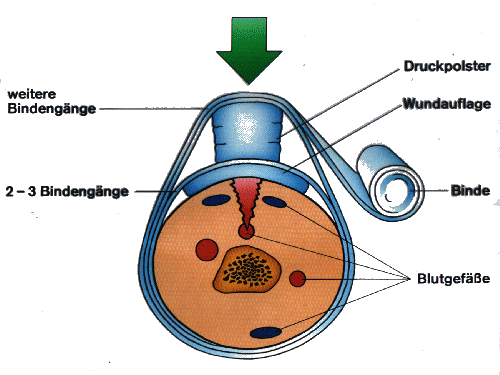
Druckverband

Wenn eine Wunde
stark blutet, oder ein arterielles Gefäß verletzt wurde, ist ein Druckverband
anzulegen.

Bei starkem
Blutverlust droht ein Schock, der bis zum Tod des Betroffenen führen kann.

Erste Maßnahme für
den Helfer ist, das betroffene Körperteil hoch zu halten, oft wird dadurch die
Blutung schon schwächer. Früher wurde das Abbinden durch den Ersthelfer
gelehrt, heute soll dieser nicht abbinden.
Für einen Druckverband
sind zwei Verbandpäckchen bereitzulegen.
Mit dem ersten
Verbandpäcken wird, wie bei einer normalen Verwendung, die Auflage auf die
Wunde gelegt und mit zwei bis drei Bindengängen fixiert. Danach wird das zweite
Verbandpäckchen direkt über die Wunde auf die Wundauflage aufgelegt und mit den
restlichen Bindengängen umwickelt. Zum Abschluß wird die Binde befestigt und
falls möglich die Extremität erhöht gelagert. Blutet der Druckverband durch, so
darf er nicht entfernt werden, sondern mit einem zweiten Druckverband über den ersten
versucht die Blutung zu stillen.
Übersicht zum
Thema Wunden